Was ist ein Bandscheibenvorfall?
Definition und Medizinische Grundlagen
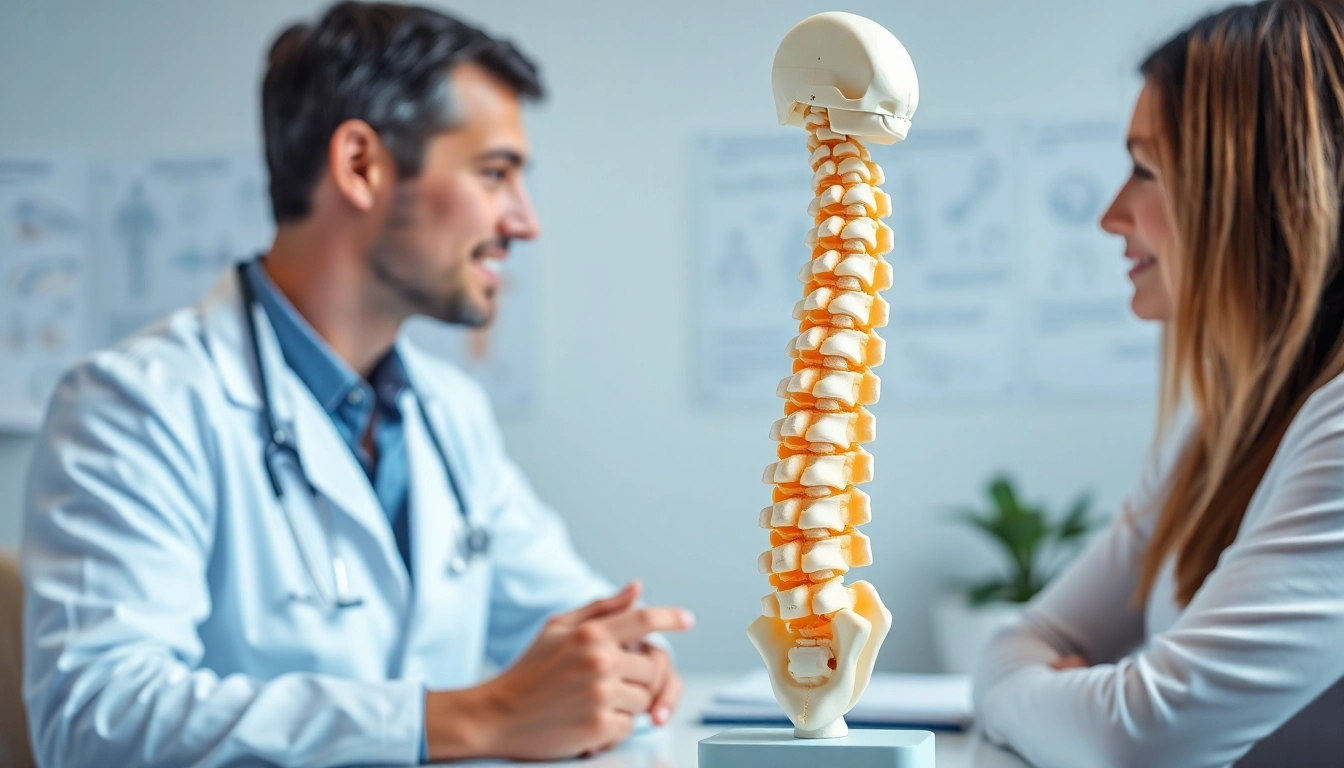
Ein Bandscheibenvorfall, medizinisch als Diskusprolaps bekannt, tritt auf, wenn der gallertartige Kern einer Bandscheibe, der sich zwischen den Wirbelkörpern befindet, durch einen Riss in der umgebenden Faserknorpelmembran in den Wirbelkanal austritt. Dies kann zu einem Druck auf die Spinalnerven führen, was eine Vielzahl von Symptomen verursacht, einschließlich Schmerzen, Taubheit und Schwäche in den Extremitäten. Die Bandscheiben selbst wirken als Stoßdämpfer und ermöglichen Bewegungen zwischen den Wirbeln. Im Laufe der Zeit, insbesondere bei Belastungen oder Verletzungen, können sie geschädigt werden. Bandscheibenvorfall ist ein sehr häufiges medizinisches Problem, das viele Menschen in unterschiedlichen Lebensphasen betreffen kann.
Hinweise auf einen Bandscheibenvorfall
Die Symptome eines Bandscheibenvorfalls können variieren, abhängig davon, welcher Nervenstrang betroffen ist. Typische Anzeichen sind plötzliche, starke Rückenschmerzen, die in die Beine oder Arme ausstrahlen können. Oft berichten Betroffene auch von einem stechenden oder brennenden Schmerz, der sich bei Bewegungen oder Husten verstärken kann. Häufig sind auch Taubheitsgefühle oder Schwäche in den betroffenen Gliedmaßen zu beobachten.
Statistische Daten und Häufigkeit
Statistiken zeigen, dass bis zu 90% der Bevölkerung irgendwann in ihrem Leben Rückenschmerzen erleben, und etwa 5-10% dieser Personen entwickeln einen Bandscheibenvorfall. Das Risiko steigt mit dem Alter, und Männer sind häufiger betroffen als Frauen. Auch Übergewicht, Bewegungsmangel und genetische Faktoren können eine Rolle spielen.
Ursachen eines Bandscheibenvorfalls
Risikofaktoren verstehen
Die wichtigsten Risikofaktoren für einen Bandscheibenvorfall sind das Alter, genetische Veranlagungen, Übergewicht sowie berufliche und sportliche Belastungen. Zwanzig- bis vierzigjährige Menschen können predisponiert sein, insbesondere wenn sie Berufe ausüben, die mit schwerem Heben oder langen Sitzzeiten verbunden sind. Ein steifer oder schwacher Rücken durch Bewegungsmangel erhöht ebenfalls das Risiko erheblich.
Physiologische Ursachen
Physiologisch betrachtet sind Bandscheiben bei älteren Erwachsenen anfälliger für Degeneration. Der Wassergehalt der Bandscheibe nimmt mit dem Alter ab, was zu einer Reduzierung der Elastizität und Festigkeit führt. Fehlhaltungen und unzureichendes Training der Rückenmuskulatur können den Verschleiß zusätzlich beschleunigen.
Einfluss von Lebensstil und Bewegungsmangel
Ein inaktiver Lebensstil ist ein bedeutender Risikofaktor. Regelmäßige körperliche Aktivität kann die Rückenmuskulatur stärken und die Flexibilität der Bandscheiben fördern. Gegenüber Bewegungsmangel zeigen Studien, dass Menschen, die regelmäßig Sport treiben, ein geringeres Risiko für Bandscheibenvorfälle aufweisen. Übergewicht kann zusätzlichen Druck auf die Wirbelsäule ausüben, was das Risiko erhöht.
Typische Symptome
Schmerzen und Beschwerden im Rücken
Die häufigsten Symptome eines Bandscheibenvorfalls sind akute Rückenschmerzen, die intensiver werden können. Der Schmerz kann plötzlich auftreten und ist oft scharf und heftig, manchmal begleitet von Muskelverspannungen. Viele Betroffene berichten von einer Verschlechterung bei Bewegungen, insbesondere bei Heben, Bücken oder Drehen.
Ausstrahlende Schmerzen in Arme und Beine
Wenn die Bandscheibe auf die Nervenwurzeln drückt, können Schmerzen in die Extremitäten ausstrahlen. Bei einem unteren Bandscheibenvorfall können Schmerzsymptome bis ins Bein ausstrahlen, während ein oberer Bandscheibenvorfall Schmerzen bis in den Arm verursachen kann. Diese Schmerzen können mit einem Kribbeln oder Taubheitsgefühl einhergehen und beeinträchtigen nicht nur die Bewegungsfreiheit, sondern auch die Lebensqualität eines Betroffenen erheblich.
Begleiterscheinungen erkennen
Begleiterscheinungen eines Bandscheibenvorfalls sind oftmals nicht nur Schmerzen. Viele Patienten erleben Taubheitsgefühle oder Schwäche in den Beinen oder Armen. In schweren Fällen kann der Druck auf die Nerven sogar zu Lähmungserscheinungen führen. Diese Symptome sollten ernst genommen werden, da sie auf einen fortgeschrittenen Bandscheibenvorfall hindeuten können.
Diagnosemethoden bei einem Bandscheibenvorfall
Klinische Untersuchung
Die Diagnose eines Bandscheibenvorfalls beginnt in der Regel mit einer gründlichen klinischen Untersuchung durch einen Facharzt. Hierbei werden die Symptome, die Krankengeschichte des Patienten und körperliche Tests berücksichtigt. Diese beinhalten die Überprüfung der Reflexe, der Muskelkraft und der Empfindlichkeit in den Extremitäten. Der Arzt wird auch auf typische Anzeichen wie Schmerzen bei Druck und spezifische Bewegungsübungen achten.
Bildgebende Verfahren im Einsatz
Zur Bestätigung der Diagnose und zur genauen Darstellung des Bandscheibenvorfalls können bildgebende Verfahren wie MRT (Magnetresonanztomographie) oder CT (Computertomographie) eingesetzt werden. Diese Methoden bieten detaillierte Bilder der Wirbelsäule und können auch etwaige Schädigungen an Nerven oder umliegenden Geweben aufzeigen. Diese Informationen sind entscheidend für die Planung der weiteren Behandlungschritte.
Bewertung der Symptome durch Fachärzte
Fachärzte, wie Neurochirurgen oder Orthopäden, führen auch eine umfassende Bewertung durch, um die Symptome des Patienten zu analysieren und die Schwere des Bandscheibenvorfalls zu bestimmen. Anhand von objektiven Testresultaten und subjektiven Erfahrungen können sie individuell abgestimmte Therapieansätze empfehlen.
Therapiemöglichkeiten und Behandlungsansätze
Konservative Behandlungsmöglichkeiten
In den meisten Fällen wird zunächst eine konservative Behandlung empfohlen. Diese umfasst Physiotherapie, Schmerzmittel, entzündungshemmende Medikamente und gegebenenfalls Injektionen. Physikalische Therapie hat nachweislich eine positive Wirkung auf die Rehabilitation, indem sie die Beweglichkeit verbessert, die Muskulatur stärkt und somit die Belastung der Wirbelsäule vermindert. Alternative Ansätze wie Akupunktur oder Chiropraktik können zudem zur Schmerzlinderung beitragen.
Operative Optionen: Wann sind sie notwendig?
Wenn die konservativen Therapiemaßnahmen nicht zur Linderung der Symptome führen oder bei schwerwiegenden Komplikationen wie Lähmungen, bleiben chirurgische Behandlungsansätze oft nicht aus. Es gibt verschiedene operative Verfahren, die je nach Schweregrad des Bandscheibenvorfalls eingesetzt werden können. Dazu gehören die Mikrodiskektomie oder die Umweltchirurgie, die darauf abzielen, den Druck auf die Nerven zu vermindern und die Funktionalität der Wirbelsäule wiederherzustellen.
Rehabilitation und Nachsorge
Nach einer Operation ist eine gezielte Rehabilitation entscheidend und sollte unter fachlicher Anleitung erfolgen. Hierbei liegt der Fokus auf der Wiederherstellung von Kraft, Beweglichkeit und Stabilität. Regelmäßige physiotherapeutische Sitzungen unterstützen den betroffenen Patienten bei der Rückkehr zu den Alltagsaktivitäten. Ziel ist es, langfristige Schäden zu vermeiden und die Lebensqualität zu steigern.











Leave a Reply